Die Proktologie befasst sich mit Erkrankungen und Funktionsstörungen des Enddarms, des Analkanals und des Afterbereichs. Beschwerden in diesem Bereich sind häufig schmerzhaft und für Betroffene oft sehr belastend. Der folgende Artikel gibt einen Überblick über häufige proktologische Krankheitsbilder, typische Symptome, Diagnoseverfahren und Therapiemöglichkeiten.
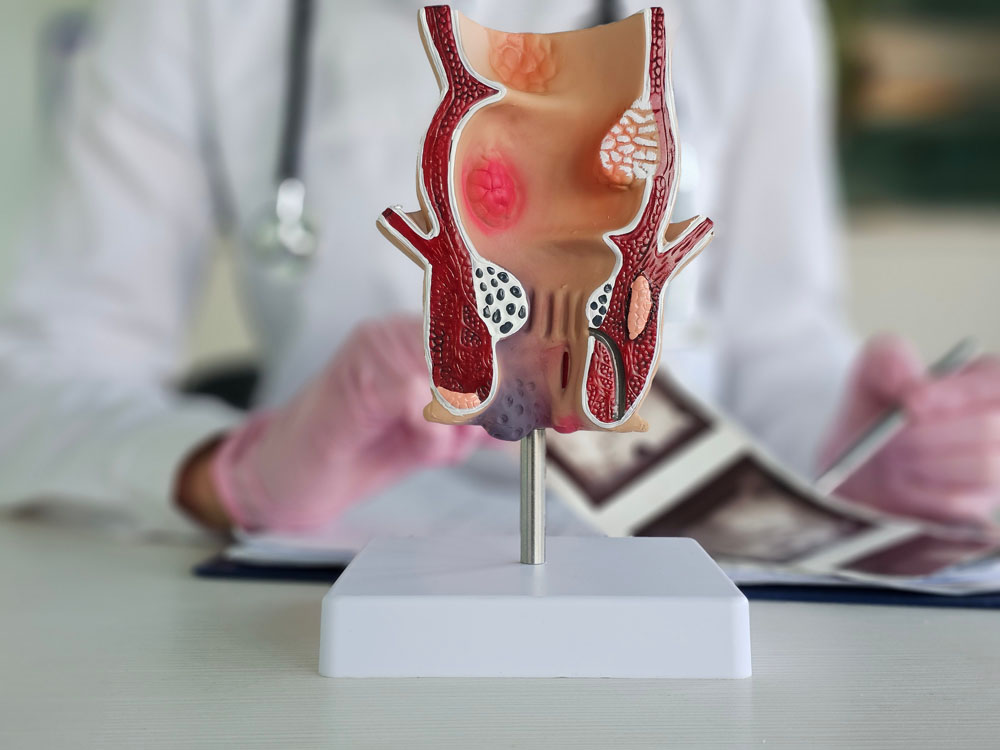
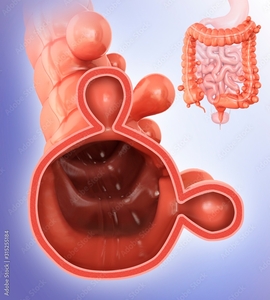
Hämorrhoidalleiden
Was sind Hämorrhoiden?
Hämorrhoiden sind Gefäßpolster im Analkanal, die jeder Mensch besitzt. Sie unterstützen den Feinverschluss des Darms. Erst wenn sich diese Gefäßpolster vergrößern, entstehen Beschwerden, die als „Hämorrhoidalleiden“ bezeichnet werden.
Symptome
- Jucken, Brennen oder Nässen im Analbereich
- Hellrotes Blut auf dem Toilettenpapier oder Stuhl
- Gefühl einer unvollständigen Entleerung
Behandlung
- Konservativ: Ernährungsumstellung mit ballaststoffreicher Kost, ausreichende Flüssigkeitszufuhr, lokale Salben und Zäpfchen.
- Interventionell: Verödung (Sklerosierung), Gummibandligatur oder chirurgische Verfahren (z. B. Hämorrhoidektomie oder Stapler-Operation) bei fortgeschrittenen Stadien.
Analfissur
Was ist eine Analfissur?
Unter einer Analfissur versteht man einen schmerzhaften Einriss in der Schleimhaut des Analkanals. Meist entsteht er durch harten Stuhlgang oder chronische Verstopfung, kann aber auch mit anderen Erkrankungen zusammenhängen.
Symptome
- Stechende, brennende Schmerzen beim oder nach dem Stuhlgang
- Mitunter hellrote Blutauflagerungen am Stuhl
- Häufiges Vermeiden des Stuhlgangs aus Angst vor erneuten Schmerzen
Behandlung
- Konservativ: Sitzbäder, schmerzlindernde Salben, Entspannung der Schließmuskulatur mittels Salben (z. B. mit Nitroglyzerin oder Kalziumkanalblockern), Stuhlregulierung (ballaststoffreiche Ernährung, Abführmittel bei Bedarf).
- Operativ: Bei chronischen Fissuren kann ein kleiner chirurgischer Eingriff nötig werden, zum Beispiel eine sogenannte Fissurektomie oder eine gezielte Entspannung des Schließmuskels (Sphinkterspaltung).
Analfistel
Was ist eine Analfistel?
Eine Analfistel ist ein röhrenförmiger Gang zwischen dem Analkanal und der äußeren Haut. Häufig ist eine Analfistel die Folge eines zuvor entzündeten Analabszesses.
Symptome
- Eitrige oder blutige Absonderungen aus einer Öffnung in der Haut
- Nässen oder anhaltende Reizung im Analbereich
- Spannungs- und Druckgefühl
Behandlung
Analfisteln heilen meist nicht von allein ab. In der Regel wird ein chirurgischer Eingriff erforderlich, bei dem die Fistel gespaltet oder entfernt wird, um die natürliche Heilung zu ermöglichen.
Perianalvenenthrombose
Was ist eine Perianalvenenthrombose?
Eine perianalvenenthrombose, oft auch „äußerer Hämorrhoidalknoten“ genannt, ist ein plötzliches Blutgerinnsel in den äußeren Venengeflechten des Analbereichs. Sie ist schmerzhaft, aber harmlos.
Symptome
- Plötzlich auftretender, sehr starker Schmerz
- Kleine, bläulich-lila schimmernde Knotenbildung am Analrand
Behandlung
- Konservativ: Schmerzlinderung durch Salben, kühle Umschläge, sitzende Bäder.
- Kleiner Eingriff: Bei sehr großen oder stark schmerzhaften Thrombosen kann das Blutgerinnsel durch einen kurzen Schnitt in örtlicher Betäubung entfernt werden.
Pilonidalsinus (Steissbeinfistel)
Ein Pilonidalsinus ist eine Entzündung im Bereich der Steißbeinregion, bei der sich Haare und Hautzellen in kleinen Hauttaschen (Sinus) ansammeln. Durch Reibung und eingewachsene Haare kann es zu chronischen Reizungen und Infektionen kommen, die sich als schmerzhafte, eitrige Fistel oder Abszess bemerkbar machen.
Symptome
- Schwellung, Rötung und starker Druckschmerz am Steißbein
- Mögliche Eiterabsonderung, unangenehmer Geruch
- Fieber oder allgemeines Krankheitsgefühl bei ausgeprägter Infektion
Behandlung
- Konservativ: Kleinere Entzündungen werden zunächst mit Antibiotika und regelmäßigen Spülungen behandelt, um die Infektion zu kontrollieren.
- Operativ: Bei ausgeprägten Befunden oder wiederkehrenden Entzündungen ist ein chirurgischer Eingriff erforderlich, bei dem die Fistelgänge und betroffenes Gewebe vollständig entfernt werden. Die Wunde kann offen (sekundäre Heilung) oder mithilfe spezieller plastischer Techniken verschlossen werden.
Nachsorge
- Sorgfältige Wundpflege und regelmäßige Arztkontrollen sind entscheidend, damit das behandelte Gebiet sauber bleibt und gut abheilt.
- Nach vollständiger Abheilung empfiehlt sich eine regelmäßige Rasur oder Haarentfernung im betroffenen Bereich, um ein erneutes Einwachsen der Haare zu vermeiden.
Rektozele
Was ist eine Rektozele?
Eine Rektozele bezeichnet eine Vorwölbung des Enddarms (Rektum) in Richtung Scheide (Vagina). Meist tritt sie bei Frauen infolge einer Schwächung des Beckenbodens auf, zum Beispiel nach Geburten.
Symptome
- Gefühl der unvollständigen Entleerung
- Manuelles Unterstützen der Darmentleerung durch Druck auf die Scheidenrückwand
- Völlegefühl oder Druckgefühl im Becken
Behandlung
- Konservativ: Beckenbodentraining, Ernährung zur Stuhlregulierung, Physiotherapie.
- Operativ: Ist die Rektozele stark ausgeprägt oder verursacht sie erhebliche Beschwerden, kann eine plastische Korrektur durchgeführt werden, um das Gewebe zu stabilisieren und die normale Anatomie wiederherzustellen.
Defekationsstörungen
Was sind Defekationsstörungen?
Darunter fallen unterschiedliche Formen von Stuhlentleerungsproblemen, etwa chronische Verstopfung, unvollständige Entleerung oder Entleerungsblockaden (Obstruktionssyndrom). Es können anatomische Ursachen (z. B. Rektozele, Beckenbodensenkung) oder funktionelle Gründe (z. B. gestörter Schließmuskelfunktion) vorliegen.
Symptome
- Häufiges Pressen oder starkes Nachpressen beim Stuhlgang
- Gefühl, der Darm entleere sich nicht vollständig
- Eventuell Kombination mit Inkontinenz oder Stuhlschmieren
Behandlung
- Konservativ: Physiotherapie, Beckenbodentraining, Ernährungsumstellung, Biofeedback-Therapie.
- Operativ: Beseitigung von anatomischen Engstellen oder Fehlstellungen (etwa Korrektur einer Rektozele), je nach Ursache eventuell auch eine Schließmuskulatur-Rekonstruktion.
Rektumprolaps
Was ist ein Rektumprolaps?
Ein Rektumprolaps liegt vor, wenn das Rektum (Enddarm) durch den Analkanal nach außen stülpt. Dies geschieht meist bei einer Schwächung des Beckenbodens und der Schließmuskulatur.
Symptome
- Sichtbare Vorwölbung oder Ausstülpung aus dem After
- Schleim- oder Blutabgang
- Häufig verbunden mit Schließmuskelschwäche oder Inkontinenz
Behandlung
- Konservativ: Geringe Prolapsformen lassen sich teils durch Beckenbodentraining und Reduzierung von Risikofaktoren (z. B. chronische Verstopfung, starkes Übergewicht) günstig beeinflussen.
- Operativ: Bei ausgeprägtem Prolaps sind operative Verfahren notwendig, um den Darm in seine ursprüngliche Lage zu bringen und den Beckenboden zu stärken. Je nach Schweregrad können minimal-invasive Techniken oder offene Eingriffe zum Einsatz kommen.
Diagnostik in der Proktologie
Anamnese und Inspektion
- Ausführliches Arzt-Patienten-Gespräch über Symptome, mögliche Auslöser und Vorerkrankungen.
- Sichtbare Veränderungen oder Entzündungen können bereits bei der äußeren Inspektion erfasst werden.
Rektale Untersuchung und Proktoskopie
- Abtasten des Analkanals und Enddarms mit dem Finger, um schmerzhafte Bereiche oder Knoten zu lokalisieren.
- Proktoskopie (Spiegelung des Analkanals) und Rektoskopie (Spiegelung des Enddarms) zur präzisen Beurteilung von Hämorrhoiden, Fissuren oder Fisteln.
Spezielle Untersuchungen
- Endosonographie (Ultraschalluntersuchung über den After)
- Defäkographie (Röntgenuntersuchung der Darmentleerung)
- Manometrie (Druckmessung der Schließmuskelfunktion)
Therapie und Nachsorge
Die Wahl der Behandlung hängt von der genauen Diagnose und dem Schweregrad der Erkrankung ab. In leichten Fällen genügen meist konservative Maßnahmen wie Ernährung, Stuhlregulierung, lokale Salben oder physiotherapeutische Übungen. Ist jedoch eine fortgeschrittene Erkrankung oder eine anatomische Fehlstellung vorhanden, kommen operative Eingriffe zum Einsatz.
Nachbehandlung
- Konsequente Wund- und Hautpflege im Analbereich
- Stuhlregulierung (ausreichende Trinkmenge, ballaststoffreiche Kost)
- Beckenbodentraining und körperliche Aktivität zur Stabilisierung des Operations- und Beckenbodenbereichs
- Regelmäßige ärztliche Kontrollen, um den Heilungsverlauf zu überwachen und mögliche Komplikationen frühzeitig zu erkennen
Proktologische Erkrankungen wie Hämorrhoidalleiden, Analfissuren, Analfisteln oder Rektumprolaps sind häufig und können die Lebensqualität stark beeinträchtigen. Eine genaue Diagnostik ist wichtig, um die beste Therapie zu wählen – von konservativen Ansätzen bis hin zur operativen Sanierung. Dank moderner Untersuchungs- und Behandlungsmethoden lassen sich heute viele proktologische Beschwerden effektiv lindern oder sogar vollständig beheben.