Zertifiziertes Hernienzentrum Neustadt an der Aisch – Ihr Spezialist für Leisten- und Bauchwandbrüche
Kompetenzzentrum für Hernienchirurgie Neustadt a. d. Aisch
Willkommen in Ihrem zertifizierten Spezialzentrum. Als durch die DGAV ausgezeichnetes Kompetenzzentrum bieten wir Ihnen Hernienchirurgie auf höchstem medizinischem Niveau – sicher, transparent und erfahren.
Unser Versprechen für Ihre Behandlung:
- Maximale Expertise: Ein eingespieltes chirurgisches Team mit langjähriger Erfahrung in der Behandlung von Leisten- und Bauchwandbrüchen.
- Modernste Technik: Wir nutzen bevorzugt schonende laparoskopische Verfahren („Schlüssellochchirurgie“) sowie alle bewährten offenen Operationstechniken.
- Flexibler Ablauf: Dank minimalinvasiver Methoden führen wir einen Großteil unserer Eingriffe ambulant durch, sodass Sie noch am selben Tag nach Hause können.
Vertrauen Sie auf Qualität und eine individuelle Beratung in unserer Herniensprechstunde.
Kontakt & Sprechzeiten
Falls Sie vermuten eine Hernie zu haben oder diese bereits durch eine/n Arzt/Ärztin diagnostiziert wurde, bitten wir sie telefonisch einen Termin in unserer Herniensprechstunde zu vereinbaren
Tel: 09161-70-3587
E-Mail: hernienzentrum@kliniken-nea.de
Bitte bringen Sie zu dem Termin ihre Gesundheitskarte, einen Einweisungsschein, Ihren Medikamentenplan, relevante Vorbefunde (insbesondere zu etwaigen Voroperationen am Bauch) mit.
Bei Zeichen einer Einklemmung des Bruchs, stellen Sie sich bitte umgehend in der nächstgelegenen Notaufnahme vor!
Sprechstundentermine:
-
Hiatushernie: Montag 9:00 bis 11:00
-
Herniensprechstunde: Donnerstag 11:00 bis 14:00
Hernienzentrum Neustadt Aisch
Im Hernienzentrum der Klinik Neustadt a.d. Aisch wird unter der Leitung von Oberarzt Dr. Beyer eine auf jeden Patienten individuell abgestimmte Diagnostik und Therapie durchgeführt. In der sogenannten Herniensprechstunde, die wöchentlich angeboten wird, werden Sie von erfahrenen ChirurgInnen ausführlich beraten und das weitere Vorgehen mit Ihnen besprochen.
Die Zertifizierung als Kompetenzzentrum für Hernienchirurgie wurde uns durch die "Chirurgische Arbeitsgemeinschaft Hernien" der "Deutschen Gesellschaft für Allgemein- und Viszeralchirurgie" im Januar 2021 verliehen. Um dies zu erreichen erfolgte eine externe Überprüfung unserer Operationsqualität und der Behandlungsabläufe in Anlehnung an die aktuellen Leitlinien. Wir sehen uns in der Pflicht, anhand der beschriebenen Kriterien sehr sorgfältig und gemeinsam mit den PatientInnen abzuwägen, ob eine Operation überhaupt erforderlich ist und welches Operationsverfahren in Betracht gezogen wird.
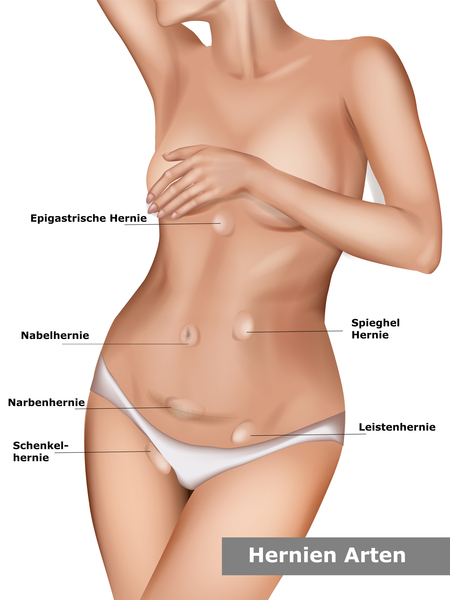
Was ist eine Hernie
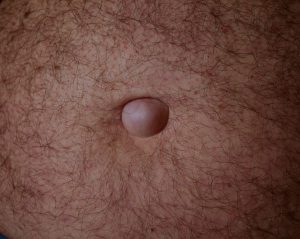
Hernie leitet sich von dem griechischen Wort hérnos (Knospe, Spross) ab und ist der medizinische Fachbegriff für einen Eingeweidebruch, bei dem sich durch eine Schwachstelle des Bindegewebes (Bruchlücke) verschiedene Strukturen wie Fettgewebe oder Darmanteile (Bruchinhalt) durch die Bauchwand mehr oder weniger sichtbar vorwölben.
Sie können an verschiedenen Stellen im Körper auftreten, z.B. an der Leiste, am Nabel, an ehemaligen OP-Narben oder der Umgebung eines künstlichen Darmausgangs (sog. parastomale Hernie).
Daneben gibt es auch sog. innere Hernien, die z.B. am Zwerchfell entstehen können.
Wie entsteht eine Hernie?
Meistens entstehen Bauchwandbrüche an anatomischen Schwachstellen, zum Beispiel im Bereich des Nabels oder der Leistenkanäle. Begünstigt wird deren Auftreten, wenn eine Bindegewebsschwäche oder ein Nachlassen der Gewebefestigkeit im Alter dazu kommen. Ursache für den Bruch ist dann meistens ein zu hoher Druck im Bauchraum, wie er beim Husten (z.B. chronischer Husten bei Rauchern, COPD, Asthma), vermehrtes Pressen beim Stuhlgang (bei Neigung zu Verstopfung) oder schwere körperliche Arbeiten sowie nach einer Schwangerschaft oder im Rahmen einer Gewichtszunahme entstehen kann.
Wie macht sich eine Hernie bemerkbar?
Kleinere Brüche werden oftmals vom Patienten kaum bemerkt, können auch lange Zeit größenstabil bleiben und vom Patienten selbst immer wieder „zurückgedrückt“ werden.
Viele Patienten klagen zunächst über belastungsabhänge Schmerzen oder ein Ziehen im betroffenen Bereich, das vor allem beim Husten, Pressen, Niesen oder bei körperlicher Aktivität sowie nach längerem Stehen auftritt. Im Liegen sind diese Beschwerden meist rückläufig. Eine Vorwölbung im betroffenen Bereich muss nicht immer sicht- oder tastbar sein.
Aber auch kleine Brüche bergen immer die Gefahr, dass der Bruchinhalt in der Bruchlücke so eingeklemmt wird, dass es zu Absterben des Bruchinhaltes (sog. Inkarzeration mit Absterben von z.B. Darmanteilen), einem Darmverschluss (Ileus) und einer u.U. lebensbedrohlichen Bauchfellentzündung (Peritonitis) kommen kann, weshalb die OP-Indikation prinzipiell gegeben ist.
Im Falle einer Einklemmung treten akute, starke Schmerzen im Bereich des Bruches auf. Die Schwellung ist dann druckschmerzhaft und lässt sich in der Regel nicht mehr zurückdrücken. Wenn sie solche Symptome bei sich feststellen (u.U. auch Übelkeit, Fieber oder Stuhlverhalt), suchen Sie bitte umgehend die nächstgelegene Notaufnahme auf. Die Einklemmung ist eine lebensbedrohliche Komplikation von Bauchwandbrüchen, die eine Notfalloperation erfordert.
Wie wird eine Hernie diagnostiziert?
Durch eine körperliche Untersuchung kann ein/e Arzt/Ärztin feststellen ob eine Hernie vorliegt. Meist ist noch eine dynamische Ultraschalluntersuchung der Bauchwand erforderlich.
Bei unklaren Fällen, einem sehr großen Befund oder schweren Begleiterkrankungen kann es notwendig sein noch eine weiterführende Bildgebung vornehmen zu lassen (CT/MRT).
Bei Zwerchfellhernien können ggfs. weitere Untersuchungen (z. B. Magenspiegelung, pH-Metrie, Ösophagusmanometrie) sinnvoll sein.
Wie sieht die Behandlung einer Hernie aus?
Da Hernien sich nicht von selbst zurückbilden, im Verlauf oft größer werden und die Gefahr einer Inkarzeration auch bei kleinen Brüchen besteht, erfolgt die dauerhafte Behandlung i.d.R. operativ.
Wie dringend eine Operation ist, hängt davon ab, wie stark die Beschwerden des Patienten sind und sollte auch unter Berücksichtigung des Eingriffsrisikos entschieden werden.
Welches OP-Verfahren bei Ihnen angewandt wird ist abhängig von der Lokalisation und der Größe des Bruchs, Ihrem Alter/Allgemeinzustand und dem Ausmaß der Begleiterkrankungen und der ggf. bereits erfolgten Voroperationen. In unserer Herniensprechstunde werden Ihnen Vor– und Nachteile der unterschiedlichen OP-Methoden erläutert, auf Ihre aktuelle Situation angepasst und das beste Verfahren zusammen mit Ihnen ausgewählt.
Je nach Art und Ausprägung des Eingeweidebruchs kann in offener Technik oder minimal-invasiv/laparoskopisch („Schlüsselloch-Technik“) operiert werden. Im Hernienzentrum Neustadt Aisch steht uns ein morderner Endoskopietechnik mit hochauflösender Bildgbung und der Möglichkeit einer 3D-Darstellung zur Verfügung. Bei Komplexen Eingiffen besteht zusätzlich die Möglichkeit einer Darstellung der Gefäße mit einem fluoreszierendem Farbstoff (ICG).
Kleinere Brüche können oftmals direkt durch eine Naht verschlossen werden. Mit zunehmender Größe ist oft die Verstärkung der Bauchwand durch die Einlage eines Kunststoffnetzes nötig um ein erneutes Auftreten des Bruches zu vermeiden.
Formen der Bauchwandhernie und OP-Verfahren
In den folgenden Abschnitten werden die verschiedenen Formen von Bauchwandhernien und die unterschiedlichen OP-Verfahren, die im Hernienzentrum Neustadt a.d. Aisch angeboten werden genauer erklärt:
- Leistenhernie
- Ventralhernien
- Narbenhernie
- Hiatushernie (Zwerchfellbruch)
Herniamed-Studie
Eine wesentliche Säule der Zertifizierung war und ist die Teilnahme an der Qualitätssicherungsstudie Herniamed. Die Eingabe der Patientendaten in ein Hernienregister ermöglicht hierbei die Qualitätssicherung in der Hernienchirurgie. Neben Angaben zu Begleiterkrankungen und Voroperationen werden Daten zu Operationsverfahren und -verlauf sowie zu Komplikationen ausgewertet. Jeder Patient gibt für die Hinterlegung seiner Daten im Vorfeld seine Einwilligung. Eine eventuelle Ablehnung hat keinen Einfluss auf die Auswahl des Operationsverfahrens oder dessen Durchführung.
Was ist eine Leistenhernie?
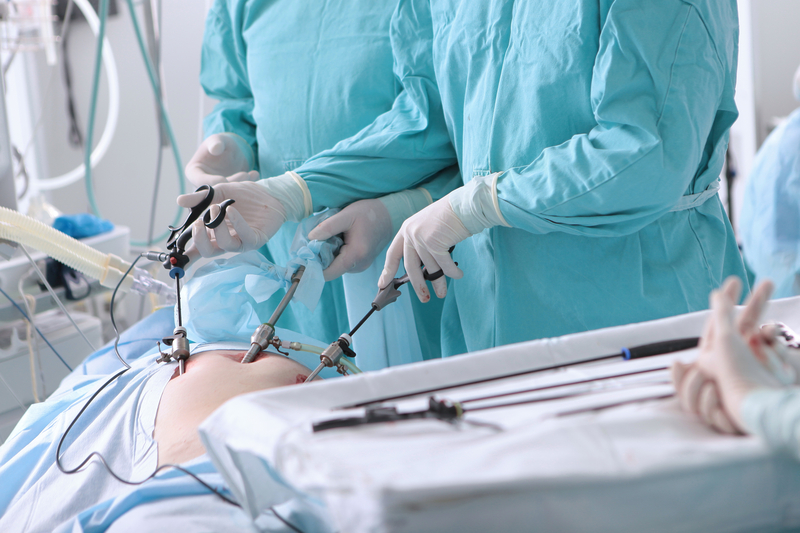
Die häufigste Form der Bauchwandhernien stellt der Leistenbruch dar. Männer sind hiervon häufiger betroffen, weil sich die Hoden sich in der Embryonalentwicklung aus dem Bauchraum durch den Leistenkanal in Richtung Hodensack entwickeln und der Leistenkanal dadurch eine Schwachstelle der Bauchwand darstellt.
Es gibt prinzipiell drei verschiedene Operationsverfahren:
- minimal-invasive Technik mit Einbringen eines Kunststoffnetzes (TEP, TAPP)
- offenes Verfahren mit Einbringen eines Kunststoffnetzes (OP nach Lichtenstein)
- offenes Verfahren nur mit Naht (OP nach Shouldice)
Die Operationsindikation wird gestellt sobald ein Leistenbruch Beschwerden verursacht und/oder an Größe zunimmt.
Aufgrund der schnelleren Rekonvaleszenz und geringeren Wahrscheinlichkeit von Wundinfektionen kommen zunehmend minimalinvasive Operationen zum Einsatz, bei welchen über eine Bauchspiegelung also „von innen“ ein Kunststoffnetz in den Raum zwischen Bauchfell und Bauchdecke vor die Bruchpforte implantiert wird. Dieses Kunststoffnetz wächst mit der Zeit ein und verstärkt langfristig die Bauchdecke um ein erneutes Auftreten eines Bruches (Rezidiv) zu verhindern. Vorteil dieser Methode ist auch, dass ein bislang unentdeckter Bruch auf der Gegenseite in der OP mitversorgt werden kann, falls dies gewünscht ist.
TAPP
Bei der transabdominellen präperitonealen Plastik (TAPP) werden über drei kleine Hautschnitte eine Kameraoptik und zwei Arbeitsinstrumente in den Bauchraum eingeführt und dieser mit CO2-Gas soweit „aufgepumpt“, dass ein sicheres Arbeiten unter guter Sicht möglich ist. Mit dem Blick von innen auf die Bauchdecke wird ein Kunststoffnetz hierbei so zwischen Bauchfell und Bauchwand platziert, dass es die Bruchlücke mit ausreichendem Abstand abdeckt.
Die Bauchfellöffnung, die notwendig ist, um die Bruchpforte zu präparieren, wird im Anschluss wieder mit einer Naht verschlossen, damit ein direkter Kontakt zwischen Netz und Darmschlingen vermieden wird.
TEP
Bei der total extraperitonealen Patch-Plastik (TEP) wird das Bauchfell (Peritoneum) nicht eröffnet. Dadurch minimiert sich das Risiko innere Organe (wie beispielsweise den Darm) zu verletzen. Zunächst wird hier über einen kleinen Hautschnitt im Bereich des Nabels eine Kameraoptik zwischen Bauchdecke und Bauchfell eingebracht und ebenfalls CO2-Gas in den Raum geleitet. Über zwei weitere kleine Hautschnitte werden Arbeitsinstrumente eingeführt, mit denen nun identisch zu den offenen Operationen der Bruchsack vorsichtig freigelegt und der Bruchinhalt in die Bauchhöhle zurückverlagert wird. Um die Leistengegend von innen komplett zu überdecken, wird auch hier ein Kunststoffnetz zur Stabilisierung eingebracht.
Lichtenstein-OP
Sollte aufgrund einer vorbestehenden Herz- oder Lungenerkrankungen oder durch die Einnahme von blutverdünnenden Medikamenten (z.B. Marcumar, Eliquis, Xarelto etc.) das OP-Risiko erhöht sein, raten wir zu einem offenen Verfahren mit Netzeinlage. Bei der sog. Lichtenstein-OP wird durch einen ca. 5-8 cm langen Hautschnitt im Bereich der Leiste „von außen“ ein selbsthaftendes Kunststoffnetz in die Bauchdecke eingebracht, dass die Hinterwand des Leistenkanals verstärken soll.
Dieses Vorgehen kommt ebenfalls zur Anwendung, wenn nach großen Bauchoperationen in der Vergangenheit Narben in der Bauchdecke vorliegen oder der Bruch sehr groß ist.
Shouldice-OP
Bei Kindern und Jugendlichen mit stabilem Bindegewebe und kleinen Brüchen sowie bei Erwachsenen, die keine Versorgung mit einem Kunststoffnetz wünschen, kann eine offene Operation mit Bruchpfortenverschluss durch Naht ohne zusätzliche Netzimplantation erfolgen. Bei dieser OP erfolgt die Rekonstruktion der Leistenkanalhinterwand und Bruchlücke durch Doppelung von körpereigenem Fasziengewebe.
Da die Wahrscheinlichkeit eines erneuten Auftretens eines Leistenbruchs bei OP-Verfahren ohne Netz im Vergleich zu netzbasierten Verfahren erhöht ist, wird diese OP-Methode von den deutschen und internationalen Hernien-Gesellschaften für Erwachsene aktuell nicht mehr empfohlen.
Rezidivhernie
Sollte nach erfolgter Operation erneut ein Leistenbruch auftreten, ist häufig ist ein Verfahrenswechsel sinnvoll, also dass eine offene Operation nach laparoskopischer Voroperation stattfindet und umgekehrt.
Schenkelhernie
Im Gegensatz zu Leistenhernien liegt die Bruchpforte der Schenkelhernie unterhalb des Leistenbandes. Schenkelhernien treten relativ gesehen häufiger bei Frauen auf, bergen ein höheres Einklemmungsrisiko und die Vorwölbung sowie Schmerzausstrahlung werden eher in Richtung der Oberschenkelinnenseite angegeben. Die operative Behandlung erfolgt analog zum Vorgehen bei Leistenbrüchen.
Was sind Ventralhernien
Als Ventralhernien werden Bauchwandbrüche im Bereich der Mittelline bezeichnet. Typische Vertreter dieser Hernienart sind Nabelhernien und epigastrische Hernien.
Dort wo vor der Geburt im Mutterleib die Nabelschnurgefäße des Embryos hindurchtraten kann aufgrund einer unvollständigen Ausbildung der Bauchwand bei ausbleibender Vernarbung des Bereichs eine Schwachstelle der Bauchdecke entstehen.
Vorwölbungen, die etwas oberhalb des Nabels auftreten (in der Mittellinie zwischen Bauchnabel und Unterrand des Brustbeins) werden als epigastrische Hernien bezeichnet.
Kleinere Nabelbrüche bereiten häufig keine Symptome und sind meist ungefährlich. Mit zunehmender Größe steigt das Risiko einer Einklemmung und es besteht die Notwendigkeit zur operativen Versorgung. Bereitet ein Nabelbruch Beschwerden, ist eine Operation bereits bei kleineren Bruchpforten sinnvoll.
Auch beim Nabelbruch gibt es Verfahren, bei denen ein Kunststoffnetz implantiert wird und solche, bei denen die Bruchlücke nur mit Naht verschlossen wird.
Direktnaht bei kleineren Brüchen
Bis zu einer Größe von rund einem Zentimeter können Nabelbrüche durch eine Naht direkt verschlossen werden.
Hierfür wird über einen bogenförmigen Schnitt um den Nabel der Bruchsack freigelegt und der Inhalt zurück in die Bauchhöhle geschoben. Die Bruchlücke wird dann mit einem Faden direkt vernäht.
Üblicherweise wird die Operation in einer kurzen Vollnarkose durchgeführt, erfolgt aber trotzdem i.d.R. ambulant.
Versorgung mit Netz bei größeren Brüchen (PUMP oder Sublay)
Ist die Bruchlücke größer als 2 cm oder bestehen weitere Risikofaktoren (Rektusdiastase, chronischer Husten, Adipositas etc.) ist die Verstärkung der Bauchdecke durch ein Kunststoffnetz sinnvoll. Der Zugang erfolgt ebenfalls über einen kleinen Schnitt am Nabel. Über diesen Zugang wird das Kunststoffnetz zwischen Bauchfell und Bauchmuskulatur (PUMP – Präperitoneale umbilicale Mesh Plastik) oder in die Muskelscheide (Sublay Methode oder MILOS) eingebracht. Hier verwächst es mit dem Gewebe und bildet eine stabile Narbenplatte aus. Das Netz überlappt die Bruchpforte um mehrere Zentimeter und verstärkt damit die Schwachstelle. Wie bei der Direktnaht wird die Bruchpforte zusätzlich über dem Netz vernäht.
Narbenbrüche treten im Bereich ehemaliger OP-Narben nach Bauchoperationen auf und sind eine häufige Spätkomplikation in der Bauchchirurgie (Risiko von 20% nach abdominellen Eingriffen). Sie entstehen dadurch, dass bei dem Zugangsschnitt in die Bauchhöhle auch stabilisierende Muskelschichten durchtrennt werden und sich nur weniger elastisches Narbengewebe nachbildet, wodurch die Festigkeit der Bauchdecke an dieser Stelle vermindert ist. Wenn es an dieser Stelle – auch erst Jahre nach der Operation – zu einer schmerzhaften Vorwölbung und einem Durchtritt von Eingeweiden kommt, spricht man von einem Narbenbruch. Im Verlauf nehmen diese meist an Größe zu und bergen wie alle anderen Bauchwandbrüche ebenfalls die Gefahr einer Einklemmung von Darmanteilen, die im schlimmsten Fall zur Minderdurchblutung des betroffenen Darmabschnittes, zum Darmverschluss oder Bauchfellentzündung führen können. Ferner kommt es mit der Zeit fast immer zu einer Größenzunahme, die die operative Versorgung verkompliziert.
Eine Versorgung mit einem Kunststoffnetz ist fast immer notwendig. Dieses wird entweder durch eine Bauchspiegelung von innen eingesetzt oder von außen unter die Muskulatur in die Bauchdecke eingebracht
Sowohl bei den offenen als auch laparoskopischen Operationen unterscheidet man die einzelnen Methoden in Abhängigkeit von der Schicht der Bauchdecke, in welche ein Netz eingelegt wird. So gibt es auf der einen Seite Platzierungen von Netzen auf (Onlay) oder in (Sublay) der Bauchdecke. Hierbei entsteht kein Kontakt des Netzes mit den Bauchorganen. Netze, welche Kontakt mit der Bauchhöhle haben dürfen, sind speziell beschichtet und werden in IPOM-Technik implantiert.
Offene OP-Verfahren
Bei sehr kleinen Brüchen unter 2 cm kann in Ausnahmefällen die Bauchdecke nach Wiedereröffnung der alten Narbe durch eine Naht direkt verschlossen werden. Für größere Brüche an Narben eignet sich das Verfahren nicht, denn die Rückfallquote ist zu hoch. In diesen Fällen arbeiten wir mit Kunststoffnetzen.
Sublay-Meshplastik
Ab einer Bruchlückengröße von mehr als 5 Zentimeter führen wir bei epigastrischen und Narbenhernien dieses offene Verfahren mit retromuskulärer Netzeinlage durch. Das bedeutet, dass bei dieser Technik ein Netz unter (Sublay) die jeweilige Bauchwandmuskulatur implantiert und mit Nähten fixiert wird. Zuvor wird der Bruchsack und dessen Inhalt präpariert und die Bruchlücke verschlossen. Das Netz dient der Stabilisierung der Bauchwand und soll ein erneutes Auftreten eines Bruches verhindern.
(e)MILOS-Hernioplastik (Mini/Less Open Sublay)
Dieses OP-Verfahren wird ebenfalls bei epigastrischen Hernien oder Nabelhernien in Kombination mit einer Rektusdiastase (übermäßiges Auseinanderweichen der geraden Bauchmuskeln) angewendet.
Zunächst wird hierbei über einen Schnitt direkt über der Hernie der Bruchsack freigelegt, Verwachsungen des Darmes im Bruchsack gelöst und das Bauchfell mittels Naht verschlossen.
Dann wird mithilfe endoskopischer Instrumente der Raum in der Loge des geraden Bauchmuskels soweit freigelegt, bis ein ausreichend großes Netzlager entsteht. Anschließend wird das Netz in den vorbereiteten Raum eingebracht und ggf. fixiert. Abschließend wird die Bruchpforte über dem Kunststoffnetz mit einer Naht verschlossen.
IPOM-Hernioplastik
Bei der IPOM-Hernioplastik (intraperitoneales onlay-mesh) handelt es sich um ein minimalinvasives Operationsverfahren, bei dem über mehrere kleine Hautschnitte eine Kamera und Arbeitsinstrumente in den Bauchraum eingebracht werden. Nach Lösen von eventuell vorliegenden Verwachsungen und Zurückverlagern von vorgefallenem Gewebe in die Bauchhöhle wird ein speziell beschichtetes Kunststoffnetz von innen vor die Bruchlücke gelegt und im Anschluss mit resorbierbaren Ankermaterial an der Bauchdecke befestigt. Durch die Beschichtung werden Verwachsungen zum Darm verhindert. Die Auswahl dieses OP-Verfahrens erfolgt v.a. bei Rezidivbrüchen (nach bereits erfolgter Operation), sehr großen Brüchen oder ungünstigen OP-Bedingungen (z.B. bei extremer Adipositas).
Hiatushernie (Zwerchfellbruch)
Das Zwerchfell ist eine große Sehnen- und Muskel-Platte, welche den Brust- vom Bauchraum trennt. Durch eine Lücke im Zwerchfell tritt die Speisröhre.
Bei einer Zwerchfellhernie ist diese Lücke zu groß geworden, sodass sich neben der Speiseröhre Magen- und z.T. auch Darmanteile in den Brustraum verlagern und hierbei auch eingeklemmt werden können. Ferner kann es auch zur Einengung der Brustorgane führen.
Das Risiko an einer Hiatushernie zu erkranken steigt mit zunehmendem Alter und Gewicht.
Dabei unterscheidet man zwei verschiedene Formen:
- Die axialen Hiatushernie: Häufigste Form, oft ein Zufallsbefund bei der Magenspiegelung, anfangs auch oft ohne Beschwerden.
Hierbei verlagert sich der Mageneingang (woe die Speiseröhre in den Magen einmündet) über das Zwerchfell in die Brusthöhle. Dies kann den Verschlussmechanismus zwischen Speiseröhre und Magen beinträchtigen, sodass Magensäure in die Speiseröhre zurückfließt. Beschwerden wie Sodbrennen, Schluckstörungen oder Oberbauchschmerzen können die Folge sein. Auch kann es zu einer chronischen Entzündung der Speiseröhrenschleimhaut kommen, was einen Risikofaktor für Speiseröhrenkrebs darstellt. Verursacht eine Hiatushernie derartige Beschwerden, versucht man diese zunächst durch Gewichtsreduktion, Ernährungsumstellung, Veränderung von Lebensgewohnheiten und Einnahme von sog. Magensäureblockern (z.B. Pantoprazol) in den Griff zu bekommen. Gelingt dies nicht oder es treten Blutungen auf, sollte eine operative Versorgung erfolgen. - Die paraösophageale Hernie: Deutlich seltener, wobei sich der vordere Magenabschnitt durch den Speiseröhrenschlitz entlang der Speiseröhre in den Brustraum verlagert (der Mageneingang bleibt dabei im Unterschied zur axialen Gleithernie im Bauchraum).
Deshalb macht sich diese Form weniger durch Refluxbeschwerden bemerkbar. Zunächst sind die Betroffenen häufig beschwerdefrei, erst später treten v.a. nach dem Essen Symptome wie Völlegefühl, Brustschmerzen, Schluckbeschwerden oder Atemnot auf. Durch Einklemmung der vorgefallenen Organe kann es zu lebensbedrohlichen Komplikationen kommen. Daher muss die paraösophageale Hernie immer so bald als möglich durch eine Operation versorgt werdenDer Thoraxmagen (Upside-Down-Magen) stellt die Maximalvariante der paraösophagealen Hernie dar. Hierbei sind mindestes zwei Drittel des Magens in den Brustraum verlagert und verdreht, zusätzlich werden Lunge und Herz dadurch verdrängt und in ihrer Funktion eingeschränkt. Die Betroffenen leiden daher häufig an Herz-Kreislauf-Beschwerden, Atemnot, Völlegefühl oder Schmerzen in der Brust. Um gefährliche Komplikationen zu vermeiden, sollte zügig operiert werden.
Ziel der operativen Versorgung ist es die Lücke im Zwerchfell soweit durch Nähte zu verkleinern, dass schließlich nur noch Platz für den Durchtritt der Speiseröhre und somit die Passage für Nahrung erhalten bleibt.
Um das Zurückfließen von Magensäure in die Speiseröhre zu verhindern, wird der mobilisierte obere Magenanteil (Magenfundus) wie eine Manschette um die Speiseröhre herumgeführt (Fundoplicatio) und mit dem Zwerchfell und der Speiseröhre vernäht. Damit der Magen dauerhaft in seiner natürlichen Position im Bauchraum verbleibt kann er noch an der vorderen Bauchwand fixiert werden (Gastropexie). Teilweise ist eine zusätzliche Verstärkung mit Netzmaterial erforderlich, wenn der Bruch sehr groß ist oder es sich um ein Rezidiv (erneutes Auftreten der gleichen Krankheit nach einer Operation) handelt. Der Eingriff erfolgt in der Regel laparoskopisch/minimal-invasiv.
Bei der häufigeren Form, der axialen Hiatushernie, die oft als Zufallsbefund im Rahmen einer Magenspiegelung festgestellt wird und lange asymptomatisch bleiben kann, verlagert sich der Mageneingang mit der Einmündungsstelle der Speiseröhre so in die Brusthöhle, dass der muskuläre Verschlussmechanismus zwischen Speiseröhre und Magen nicht mehr richtig funktioniert. Dies führt zu einem Rückfluss von Magensäure in die Speiseröhre. Durch die Reizung der Speiseröhrenschleimhaut kommt es dann zu Sodbrennen, Schluckstörungen und Schmerzen im Oberbauch. Durch eine chronische Entzündung der Speiseröhrenschleimhaut erhöht sich zudem das Risiko Speiseröhrenkrebs zu entwickeln.
Verursacht eine Hiatushernie derartige Beschwerden, versucht man diese zunächst durch Gewichtsreduktion, Ernährungsumstellung, Veränderung von Lebensgewohnheiten und Einnahme von sog. Magensäureblockern (z.B. Pantoprazol) in den Griff zu bekommen. Gelingt dies nicht, sollte eine operative Versorgung erfolgen.
Eine weitaus seltenere Form der Hiatushernie stellt die sog. paraösophageale Hernie dar, bei der sich der vordere Magenabschnitt durch den Speiseröhrenschlitz entlang der Speiseröhre in den Brustraum verlagert (der Mageneingang bleibt dabei im Unterschied zur axialen Gleithernie im Bauchraum). Deshalb macht sich diese Form weniger durch Refluxbeschwerden bemerkbar. Zunächst sind die Betroffenen häufig beschwerdefrei, erst später treten v.a. nach dem Essen Symptome wie Völlegefühl, Brustschmerzen, Schluckbeschwerden oder Atemnot auf. Durch Einklemmung der vorgefallenen Organe kann es zu lebensbedrohlichen Komplikationen kommen. Daher muss die paraösophageale Hernie immer so bald als möglich durch eine Operation versorgt werden.
Der Thoraxmagen (Upside-Down-Magen) stellt die Maximalvariante der paraösophagealen Hernie dar. Hierbei sind mindestes zwei Drittel des Magens in den Brustraum verlagert und verdreht, zusätzlich werden Lunge und Herz dadurch verdrängt und in ihrer Funktion eingeschränkt. Die Betroffenen leiden daher häufig an Herz-Kreislauf-Beschwerden, Atemnot, Völlegefühl oder Schmerzen in der Brust. Um gefährliche Komplikationen zu vermeiden, sollte zügig operiert werden.
Ziel der operativen Versorgung ist es die Lücke im Zwerchfell soweit durch Nähte zu verkleinern, dass schließlich nur noch Platz für den Durchtritt der Speiseröhre und somit die Passage für Nahrung erhalten bleibt. Um das Zurückfließen von Magensäure in die Speiseröhre zu verhindern, wird der mobilisierte obere Magenanteil (Magenfundus) wie eine Manschette um die Speiseröhre herumgeführt (Fundoplicatio) und mit dem Zwerchfell und der Speiseröhre vernäht. Damit der Magen dauerhaft in seiner natürlichen Position im Bauchraum verbleibt kann er noch an der vorderen Bauchwand fixiert werden (Gastropexie). Teilweise ist eine zusätzliche Verstärkung mit Netzmaterial erforderlich, wenn der Bruch sehr groß ist oder es sich um ein Rezidiv (erneutes Auftreten der gleichen Krankheit nach einer Operation) handelt. Der Eingriff erfolgt in der Regel laparoskopisch/minimal-invasiv.