Ein Dialyseshunt, auch bekannt als arteriovenöser (AV) Shunt, ist eine lebenswichtige chirurgische Verbindung zwischen einer Arterie und einer Vene, die speziell für Patienten geschaffen wird, die eine regelmäßige Hämodialysebehandlung benötigen. Diese künstliche Verbindung wird meist im Arm angelegt und erleichtert den wiederholten Zugang zum Blutkreislauf für die Dialyse, eine Behandlung, die notwendig ist, wenn die Nieren nicht mehr in der Lage sind, das Blut effektiv zu filtern.
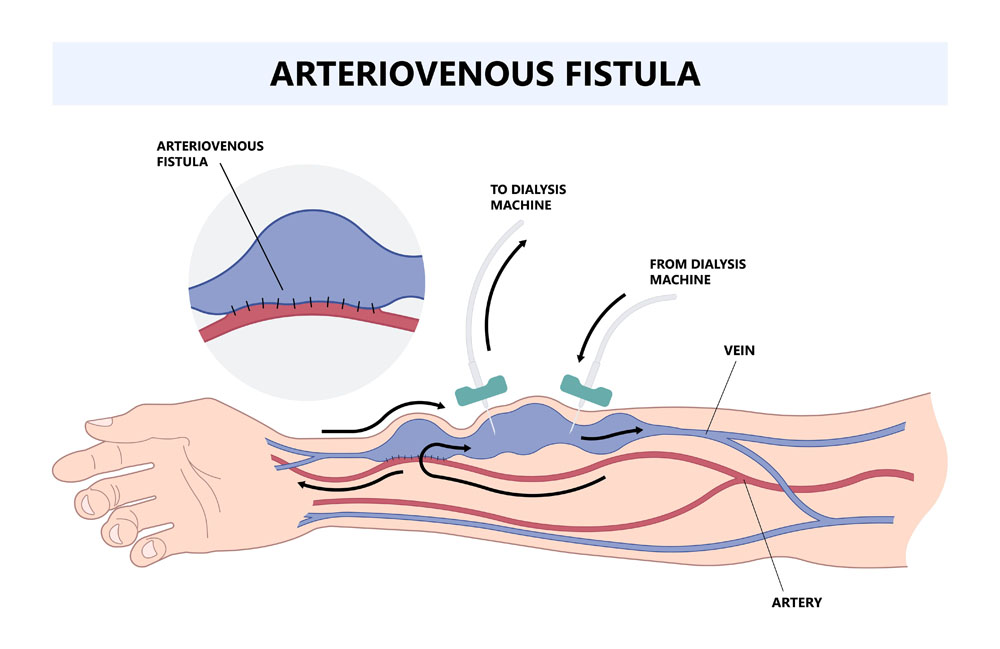
Warum sind Dialyseshunts notwendig?
Für Patienten mit chronischem Nierenversagen ist eine effiziente Dialysebehandlung entscheidend, um Abfallprodukte und überschüssiges Wasser aus dem Blut zu entfernen. Ein gut funktionierender Shunt bietet einen dauerhaften und zuverlässigen Zugang zum Blutkreislauf, der für die Durchführung der Dialyse notwendig ist.
Arten von Dialyseshunts:
- Arteriovenöse Fistel (AVF): Eine direkte Verbindung zwischen einer Arterie und einer Vene, vorzugsweise im Unterarm, die einen robusten und langlebigen Zugang für die Dialyse bietet.
- Arteriovenöser Graft (AVG): Eine synthetische Röhre, die als Brücke zwischen Arterie und Vene dient, wenn die direkte Schaffung einer Fistel nicht möglich ist.
Reifungsprozess und strategische Planung von Dialyseshunts
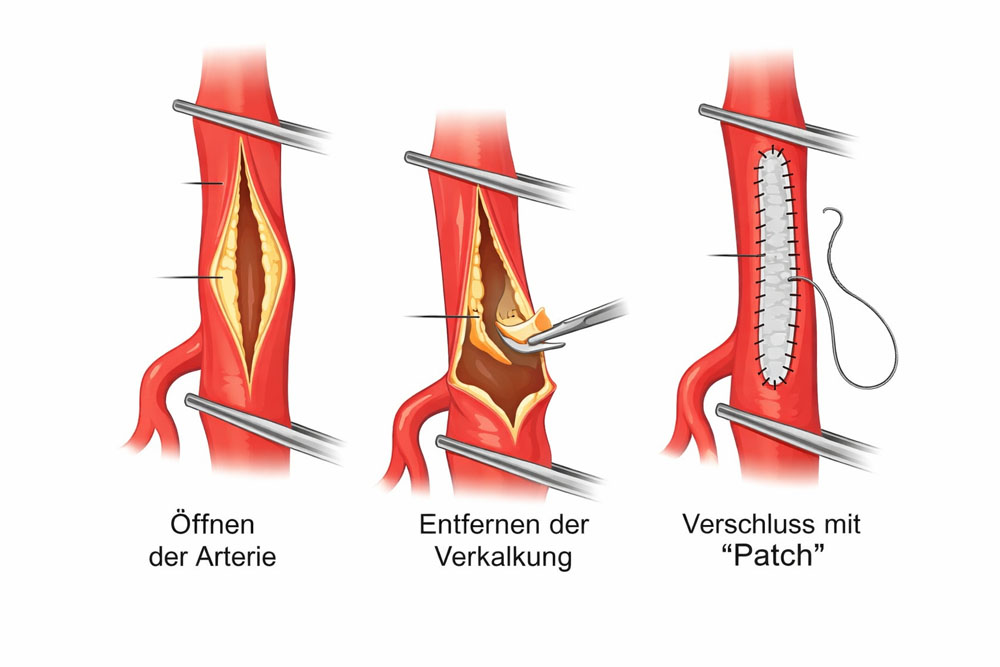
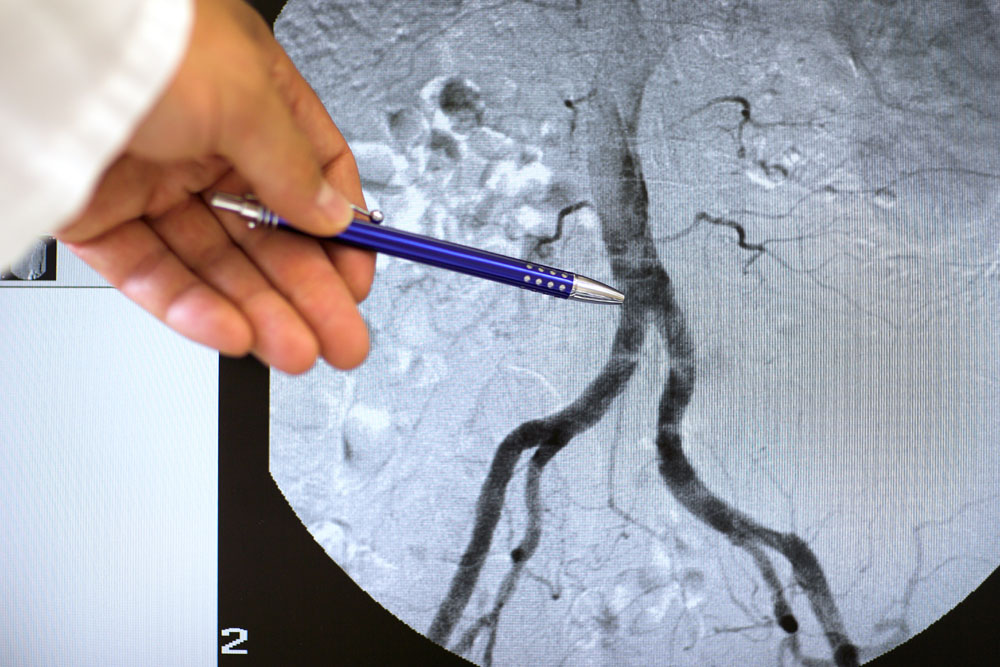
Die erfolgreiche Anlage eines Dialyseshunts ist ein entscheidender Schritt in der Vorbereitung auf eine regelmäßige Hämodialysebehandlung für Patienten mit fortgeschrittenem Nierenversagen. Ein neu angelegter Shunt benötigt in der Regel bis zu 6 Wochen Zeit, um sich zu "reifen" – das heißt, bis er vollständig verheilt ist und die Venen ausreichend erweitert sind, um den hohen Blutfluss, der für die Dialyse erforderlich ist, zu unterstützen.
Strategische Überlegungen bei der Shuntanlage
Bei der Entscheidung über die optimale Stelle für die Anlage eines Shunts werden mehrere Faktoren berücksichtigt. Oft werden die Shunts zunächst bei grenzwertig großen Venen am Unterarm angelegt. Diese Venen können sich möglicherweise im Verlauf nicht ausreichend reifen, um für die Dialyse genutzt zu werden. In solchen Fällen ist es notwendig, den Shunt weiter oben am Oberarm anzulegen.
Diese strategische Vorgehensweise wird gewählt, weil nach einem zunächst am Unterarm angelegten Shunt problemlos weiter hoch am Oberarm ein neuer Shunt angelegt werden kann, sollte der ursprüngliche Shunt sich nicht wie gewünscht reifen. Die umgekehrte Vorgehensweise – von einem Oberarmshunt zu einem Unterarmshunt zu wechseln – ist oft nicht möglich oder mit höheren Risiken verbunden. Dies liegt daran, dass die Verfügbarkeit geeigneter Venen am Unterarm durch einen vorausgegangenen Oberarmshunt eingeschränkt sein kann.
Wichtigkeit der sorgfältigen Planung und Überwachung
Diese strategische Planung unterstreicht die Bedeutung einer sorgfältigen Auswahl der Shuntlokalisation durch erfahrene Gefäßchirurgen und Nephrologen. Eine regelmäßige Überwachung des Reifungsprozesses des Shunts ist entscheidend, um frühzeitig festzustellen, ob der Shunt für die Dialyse geeignet sein wird oder ob Anpassungen vorgenommen werden müssen.
Unser interdisziplinäres Team aus Fachleuten arbeitet eng zusammen, um sicherzustellen, dass jeder Schritt des Prozesses – von der Anlage des Shunts bis zu seiner Reifung und Nutzung für die Dialyse – optimal unterstützt wird. Wir sind bestrebt, die bestmöglichen Bedingungen für die Dialysebehandlung unserer Patienten zu schaffen und dabei die langfristige Venenerhaltung zu priorisieren.